初めて読んで頂く方は下をクリック “当ブログに関して” の続きを読む
H30年、学会発表・講演一覧
今年の発表をまとめてみました。筑波大にいた時でさえ、これほど積極的に発信をしたことはありませんでしたが、様々な勉強をする機会、多くの先生と知り合う機会が持てて楽しい1年でした。
宮井副院長には緊急手術の多くをお願いしてしまい、今年は発表の機会がなくなってしまったのですが、来年は宮井先生も発表予定、そして海外の国際学会に参加予定です。3人で茨城県の眼科を盛り上げていきたいです。
栗原
①第122回 日本眼科学会総会
iStent手術の術後早期成績(白内障手術併用眼内ドレーン手術)
② 第1回 Key Opinion Leaders Summit in Malaysia
③ 第33回 JSCRS総会
3焦点親水性眼内レンズFINE VISIOにカルシウム沈着を生じ眼内レンズ交換を要した一例
④ 石岡市医師会 学術講演会
基本的な眼科疾患と糖尿病網膜症について
⑤第29回 日本緑内障学会
iStentとKahook dual bladeを左右別々に施行した白内障併用緑内障手術の比較
⑥ 第72回 日本臨床眼科学会
半導体レーザー装置CYCLO G6によるマイクロパルス毛様体光凝固術の短期成績
⑦72回 日本臨床眼科学会
モーニングセミナー 地域医療を支える眼科手術施設の秘訣に迫る
–その白内障手術、ありがとうって言われてますか?–
⑧ 第1回 Ibaraki Clinical Workshop
高い満足度と通院継続率を目指した説明法
⑨第1回 グラウコスMIGSセミナー
iStentの術後評価とアブインテルノロトミーとの比較
渡部先生
①第72回 日本臨床眼科学会
低眼圧症例に対して施行した半導体レーザー装置CYCLO G6マイクロパルス経強膜毛様体光凝固術の短期成績
②第1回 Ibaraki Clinical Workshop
新しい緑内障治療-低侵襲緑内障手術と新型半導体レーザーとcyclo G6による治療成績-
H30年の治療実績 茨城県 山王台病院附属眼科・内科クリニック
例年通り、年末に網膜剥離の駆け込み紹介がありました。今日も網膜剥離、増殖糖尿病網膜症、黄斑円孔網膜剥離などなど沢山の手術。毎年のことですが、お正月を入院ベットで過ごすという、ちょっと可哀想な患者様が・・・。お一人ではなく、仲間が数名いるので大丈夫でしょうか??明日で通常の外来は終了です。大晦日、元日くらいは誰も網膜剥離になりませんように。。。
今年は宮井・渡部副院長の活躍が目覚ましく、手術件数も一気に増えました。当院では近年、近隣の方以外の軽症例手術は基本的にお断りしており、難症例、網膜硝子体手術、緑内障手術の割合が激増しました。もちろん全員の経過が100点なんてことはありませんが、「多くの失明者を救えた」という意味では、3人とも非常に満足のいく1年でした。これも、朝早くから夜遅くまで頑張ってくれるスタッフたちのおかげです。ありがとうございます。
僕自身は手術よりも学会発表や講演の方が記憶に残る1年でしたが、これはまた明日にでもまとめてみます。
治療実績(H30年1月~H30年12月)
観血的手術合計 2629件
内訳
・白内障手術 1481件(眼内レンズ交換含む)
・網膜硝子体手術 521件(糖尿病・網膜剥離・眼底出血・黄斑円孔・黄斑前膜など)
・緑内障手術 199件
・眼瞼(まぶた)の手術 114件(眼瞼下垂・さかさまつげ・霰粒腫など)
・結膜の手術 127件(翼状片・結膜弛緩症など)
・角膜の手術 52件(角膜移植・角膜形成術など)
・涙器の手術 90件(NSチューブ・涙嚢の手術)
・その他の手術 45件(斜視、レンズ整復、瞳孔形成、眼窩など)
レーザー手術合計 480眼
内訳
・網膜光凝固 173眼(糖尿病・眼底出血などに対するレーザー)
・緑内障レーザー 97眼(毛様体凝固CYCLO G6・SLT・虹彩切除LI)
・YAGレーザー 210(後発白内障に対するレーザー)
*手術数は基本的に保険診療で請求された件数です。両眼同時手術などは2件と計算しています。白内障手術併用眼内ドレーン手術・istentは緑内障単独としてカウント。白内障の手術時に、逆さまつ毛や眼瞼下垂の手術を追加で行うことがありますが、それらはカウントしておりません。
抗VEGF薬 硝子体注射 1315件(加齢黄斑変性症や黄斑浮腫などに対する注射です。ルセンティス・アイリーア・アバスチン)
ステロイド薬 テノン嚢注射 372件(糖尿病や網膜静脈閉塞症などでの黄斑浮腫、ぶどう膜炎などに対する注射です。トリアムシノロン・マキュエイド)
メイメイシャ:長期で考える医療「その白内障手術待って!」

https://mei-meisha.com/doctors/栗原先生/
先日、メイメイシャという眼科医の紹介サイトからインタビューを受けました。僕も掲載されたので一応紹介します。 ちょっとしたインタビューで、僕の考え全てという訳にはいきませんが、一応、地産地消と早期手術の否定など、言いたいことも載せて頂けていたので、お時間があれば読んでみて下さい。 (メイメイシャは書店で目にする、「手術数でわかる・・・」とか、「病院の実力・・・」とか、眼科を紹介する雑誌のようで、実際は医院の有料広告。というものではなく、企業の純粋なインタビューです。)
今週も都内はもちろん、宮城、京都など、はるばる遠方からセカンドオピニオンにいらした患者さんが何人もいました。ありがたいことなのですが、宮城県の1名を除いて、当院での手術はお断わりしています。(宮城の方は重症の糖尿病網膜症で、早期加療、当院での治療にメリットがあると考えた方です。)
手術件数が多いので、よく勘違いされますが、僕は術後に責任を持てないので、遠方の患者さんの手術は極力控えるようにしています。そして、特に白内障手術のように手遅れになることがない疾患では、「どうにも仕方がない。手術をしない訳にいかない。」というケースを除き、手術なんて極力しない方がいいと考えています。
多くの患者さん、眼科医も間違っていますが、白内障手術をしたら10年後も20年後も同じ視力でいられるわけではありません。(10年前のズボンがはけるように、たまには目の形も変化がない人はいますが。)
矯正視力が1.0あるのに、ちょっとかすむから。運転免許の眼鏡使用が嫌だから。そんな理由で手術を希望される患者さんも、残念ながら手術を過剰に進める眼科医も沢山います。
今日はそんな方へのブログです。
*眼内レンズの透明度は一生物ではありません。10年20年前のものに比べれば混濁のリスク・程度は小さくなっていますが、最新型のレンズでも1年前に右眼、今年は左眼と手術をした場合、診察をすれば明らかに左右差があるのが分かります。余命が伸びつづけている現在、50代、60代で手術を受ける人が沢山いて、30年後が本当に心配です・・・。
*長期経過で眼内レンズがズレたり、落下したりする症例が増えてきています。最近はほぼ毎週、レンズの補正や交換、縫い付けなどの紹介があります。
*手術後も目の形は年齢で変化します。手術直後は裸眼で1.2に回復しても、5年、10年では遠視や乱視などの度数が変わり、裸眼の視力は低下します。10年20年の単位では術前以上に分厚いメガネが必要になるケースも少なくないと見込まれます。(手術前が強度近眼とかであれば、それ以上に厚いメガネになることはないでしょうが、術前が薄いメガネであれば、長期では術後の方が乱視が強まることはおおいに予想できます。)
メガネfreeを安易にうたって、過剰に早期手術や多焦点眼内レンズをすすめる眼科医がいたら、ぜひ次の質問をして下さい。
★ずっとメガネがいらなくなるのですか?
★10年後も裸眼で運転免許証が更新できるのですね?
★せめて5年くらいは100%で更新できると保証してくれますよね?? 質問をした途端に手術を勧めなくなる先生がいたら、それは本当に手術が必要な状態だったと思えますか?なんのため、誰のための手術でしょう?病院経営のためでしょうか?
白内障は混濁が強く、視力が下がり、現在の生活が困難な場合に、仕方なく手術を受けるべき疾患です。
若くても濁りが強く視力が下がっているなど、せざるを得ない手術であれば、その時に少しでも乱視を減らしてあげたい。メガネを減らしてあげたい。とは思いますが、それは決して一生涯の視力ではありません。今、ちょっとメガネをかけるだけで不自由がない人は手術なんて受けるべきではありません。超高齢化社会。30年40年のスパンでリスクを判断する時代です。
50代60代での白内障手術、本当に今受けて大丈夫ですか??

メイメイシャサイトより
第1回 グラウコスMIGSセミナー
先週末は東京丸の内で、低侵襲緑内障手術に関する講師・講演を行いました。
多くは点眼。手術はリスクが高く敷居が高い。というステージでマンネリ化し、発展が滞っていた緑内障治療ですが、この数年で急激に変化しています。
特殊なレーザー(cyclo G6)や、今月は新薬も発売されますし、何よりMIGS(ミグス;低侵襲緑内障手術)の台頭は目を見張るものがあります。
短時間で簡単。合併症のリスクや患者さんの負担が少なく、回復が早い。そんなMIGSの中でも、最も低侵襲・低リスクであると考えられるのがiStentです。
海外では爆発的にヒットしている術式ですが、日本ではまだ「流行っている。どこの医院でも行われている。」というレベルにはありません。
コツさえ掴めば非常に安全、簡単な手技であり、白内障手術を施行している眼科医全員が習得すれば多くの患者さんを救える医療です。
今回、日本で第1回目ですが、iStentの講習会に協力させて頂きました。
第1回 グラウコスMIGSセミナー
座長は北里大学の庄司教授、トラベクトーム(MIGSの一つ)の第一人者です。
北里大の笠原先生は、iStent以外の各種MIGSに関しての総論を。
聖マリアンナ医科大学の徳田先生は、iStentを始めるにあたっての注意点や、トラブルシューティングのお話。徳田先生から「緑内障は早期治療が重要。MIGSの拡大で失明者を減らすことができうる。」といった発言があり、胸がジンときました。
僕は、主に2つの内容を話しました。
①iStentとカフークによるMIGSの成績
(どのMIGSも集合管以降の問題がない場合、うまくいけばlow~middle teenの眼圧が得られる。高侵襲なMIGSは眼圧が高いタイプに行われやすいので、一見すると眼圧下降率(下降幅)が大きいが、最終目標は同レベルである。例外的に高眼圧症例に使用したiStentでも同じくlow~middle teenに下降した。)
②実際の手術手技のコツとポイント、注意点
・色素を用いた流出の確認と、その経験からどうやればうまく流れるか。
・姿勢、留置のコツ(思ったより浅く)、粘弾性物質はヒーロンV
・虹彩嵌頓を防ぐ工夫
・カフークでのトラブルシューティング
以上を手術ビデオを豊富に流しながら講演しました。
やや先鋭的な内容を多く入れてしまい、講演前は大丈夫かな?と心配していましたが、非常に多くの先生から「面白かった。勉強になった。大学病院ではできない、独創的なアイデアだ。」と沢山のお褒めの言葉を頂きました。
そうそうに問い合わせや、次の講演の依頼もありましたが、iStentは非常によい手術ですので、日本でも早く広がって多くの患者さんの役に立つとよいと思います。
グラウコス社からは、今後も新型のiStentや、ドラッグデリバリーシステム(目の中に留置した器具からゆっくりと薬剤が放出される)など、革新的な医療技術が発表・発売される見込みです。iStentの習得は将来的にもメリットが大きいと思います。講演も一つの方法ですが、MIGSを始められるにあたってご不安な先生がいらっしゃれば、ぜひご相談下さい。
10年前には僕がこんなに緑内障の分野に関わっていくとは思ってもいませんでしたが、過渡期の医療に携わって、最新の知識や技術を身に着けていくのはとても面白く、医師としてやりがいに充実している日々です。

庄司教授、徳田先生、笠原先生、小林先生(同級生)と。
講演直前に小山市で硝子体手術を9件行い新幹線で向かったのですが、手術で帽子をかぶっていたせいか、なんかカツラみたい。。。写真をみて気が付きましたが、人前で話す機会が増えたので身だしなみも気を付けないとですね。。。
第1回 Ibaraki Clinical Workshop 「緑内障」
昨日、当院でが発起する形で、つくば近隣の眼科の先生をお誘いし勉強会を行いました。
第1回 Ibaraki Clinical Workshop
患者さんからすると、近所の先生同士、みんな知り合いで仲良しなんでしょ?と思われるかもしれませんが、出身校や年代なども異なると、実際にはお会いしたことがない先生が沢山いるものです。
当院はセカンドオピニオンでの来院が非常に多いのですが、紹介状なく受診された場合、患者さんの話だけを鵜呑みにするということは、正確性という意味で難しいものがあります。しかし相手の先生の人となりを知っていると、「あの先生の意図は、きっとこうだと思います。」と、診療上のトラブルを大きく減らせるものです。他の先生方と仲良くなったり、知識の交流を持てる場を求めて開催を計画しました。
平日の夜、皆さん忙しい職業ですから、誰一人いらっしゃらないケースを想像してドキドキしていましたが、蓋を開けてビックリ。なんと20名もの眼科医が集まり、有意義な意見交換をすることができました。
緑内障が専門でいらっしゃる、土浦市の尾﨏先生(尾﨏眼科、元東京医大茨城医療センター准教授)に座長をお願いし、
僕が「高い満足度と通院継続率を目指した説明法」、
渡部副院長が、「新しい緑内障治療-低侵襲緑内障手術と新型半導体レーザーとcyclo G6による治療成績-」という演題で、
それぞれ30~40分のお話と討論を行いました。
僕の話は、「忙しいのに、マメに頑張っているね。」といった感想くらい。。。
渡部先生の話は、当院が今年の緑内障学会や臨床日本眼科学会で発表した、istentやKahook眼内ロトミー、Cyclo G6など、最新の手術手技によるものだったので、数多くの質問や意見があり、僕も混ざって楽しく勉強ができました。
その後の懇親会も全員の先生に参加頂き、沢山のコミュニケーションがとれました。9割が30代後半から40代、みなさん熱心でアグレッシブな先生たちです。今後の茨城県の眼科医療を牽引されていく先生方と思いますが、緑内障に限らず、こういった勉強会が続けられるよう尽力できればと思います。
*週明け月曜日も、県内の先生が手術見学に来られます。
(僕は手術がない日なのですが、、宮井副院長の手術見学が目的だそうで、ちょっと嫉妬心が・・・。)
*僕は次は、11月10日、東京丸の内、コンファレンススクエアで20分程度、「istent」の講演を依頼されています。ご参加頂ける先生がいらっしゃればグラウコス社さんにお問い合わせください。
殆どの医者が「多くの人をなおしたい。社会の役にたちたい。」という欲求を持っています。でも、時間と両腕に制限されて、一人でできる数は、どうやっても限界を迎えます。最近、講演や講義の依頼を積極的に引き受けようと思っていますが、手術見学にいらしてくれた先生や、僕の話を聞いて下さった先生方に少しでも良い影響があって、その先生方が治してくれる患者が増えれば、個人で出来る医療を超えて世の役に立てるのかな?と。
人に伝えたり、人に何かを残す仕事にもやりがいを感じている現状です。
第72回 臨眼 モーニングセミナー
今回は充実した学会でした。金曜日は緑内障の治療に関する一般演題で発表しましたが、土曜日は早朝から招待講演のモーニングセミナーで話をして、そのまま東京駅に本気でダッシュ➡新幹線で出張手術。新幹線で戻って夜には東京で会議。忙しくて楽しかったです!
第72回 臨眼 モーニングセミナー

朝7時45分から・・・。皆さんスーツでお勉強。早起きですね。
120名の会場でしたが、満席+立ち見+場外で見学して頂ける先生もいて大変光栄です。
僕は「その白内障手術、ありがとうって言われてますか?」という題名で20分、
①厳格な手術適応の重要性と期待値コントロール(老視矯正などを含めて、安易な早期手術の否定)
②手術中の会話・説明の重要性や実際の方法
③術後サービス
の3点の話をしました。
直後より、多くの先生から「楽しかった。勉強になった。」と嬉しい感想を頂け、今日はさっそく遠方の先生から質問を頂いたり、新しく沢山の先生と面識を持つことができモチベーションもUPできました。
このところ全国区の学会ばかり参加していましたが、最近、当院より茨城県南の先生方にお声掛けをして、新しい勉強会を立ち上げてみていたところです。今月末、10月26日につくば市で第1回目を開催予定ですが、初回は緑内障に関する内容で発表・議論等考えています。県内・県外を問わず、もしご興味のある先生がいらっしゃれば、ぜひご連絡下さい。(すでに2名、県外からも参加予定です。)
学閥問わず、大人数で楽しく勉強できたらいいなと思います。
第72回 日本臨床眼科学会
10月11日から14日まで、東京国際フォーラムにて、
第72回 日本臨床眼科学会が開催されます。

臨床眼科学会は日本で一番規模の大きい眼科の学会で、口頭演題・ポスターともに約300の発表されます。(この学会の開催期間は日本中の眼科が、少し手薄な状態になります。当院は宮井副院長がいるので安心ですが。)
僕は渡部副院長は、そのうちの2演題(口頭)を担当しました。
「半導体レーザー装置CYCLO G6によるマイクロパルス毛様体光凝固術の短期成績」栗原
「低眼圧症例に対して施行した半導体レーザー装置CYCLO G6マイクロパルス経強膜毛様体光凝固術の短期成績」渡部副院長
最新の緑内障治療器機である、CYCLO G6の治療経験を観察期間を6ヶ月に延長して発表しました。CYCLO G6の発表は関西の先生でもう一演題あり、3つの演題のみでしたが、現在は導入施設が30以上に増えたようなので、来年は沢山の発表が行われると思います。
発表内容は、栗原が重度の高眼圧緑内障に対する治療として、-50%の眼圧下降が得られたこと。渡部先生は比較的眼圧の低い症例に対して-37%の眼圧下降が得られたこと。
両研究共に、重篤な合併症はないものの強い炎症を生じたケースがあり、照射方法や、治療後にしっかりとした消炎が必要であることを発表しました。
緑内障の権威の先生方と、活発な討論があり、以前の治療器での経験も教えて頂くことができ大変勉強になりました。また、開発者の方(写真2枚目)とも面談ができ(通訳を通してですが・・・。)、難治症例に関する照射法にアドバイスを頂けたので、今後の治療に役立てたいと思います。


明日は朝7時半から、同学会でモーニングセミナーの講演を依頼されています。頑張ります。
第29回 日本緑内障学会
本日9月14日から16日まで、新潟市で、
第29回 日本緑内障学会が開かれます。
僕は本日、「iStentとKahook dual blade®を左右別々に施行した白内障併用緑内障手術の比較」 という演題で発表(オーラル)をしました。
内容的に簡単にまとめると、
「白内障手術時にiStent、またはKahook dual bladeによるMIGS(低侵襲緑内障手術)を、11名の患者さんの左右別々に施行し、結果を比較したという内容です。全症例(11例22眼)で緑内障点眼薬が不要となり、かつ、眼圧下降は両群で有意差はないものの、istentが23%、Kahookが29%とKahookがやや有利。istentは視力の回復が早く、翌日には多くが1.0。Kahookは一過性ですが合併症として出血を起こす割合が高く、視力の立ち上がりには時間を要する。」
内容に関する質問も多かったですが、講演中も講演後も、「手術動画のキレイさ」に関して、著名な先生方から質問やお褒めの言葉を頂くことができ、非常に嬉しい一日でした。

第33回 JSCRS学術総会発表;3焦点眼内レンズ ファインビジョンの混濁症例
今日は東京国際フォーラムで行われた、
第33回 JSCRS総会で発表を行いました。
Japanese Society of Cataract and Refractive Surgery
日本白内障屈折矯正手術学会の略です。

今回の発表は日本では未認可の多焦点眼内レンズである、FINE VISION ファインビジョン(PhysIOL社;ベルギー)がカルシウム沈着により眼内で濁ってしまい、交換した症例の発表を行いました。

FINE VISIONは特殊な構造で、遠・中・近の3か所にピントを分ける(3焦点)のレンズです。(各々がすごくよく見えるわけではなくて、一つ一つの能力はそれなりに低下しますが、多少のボヤケは気にしないから、メガネなしで生活をしたい。という人のためのレンズです。)
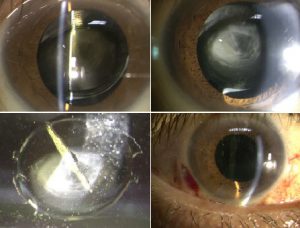
他院様で白内障手術を受けた後、約4年で、上二つの写真のようにレンズが混濁してしまい、当院にて摘出し、右下は新しいレンズを入れた翌日の写真です。
今回はキレイに回復しましたが、レンズ交換はそれなりにリスクをともなうものであり、基本的にはレンズの混濁は望ましいことではありません。
FINE VISION ファインビジョンは親水性の眼内レンズで、摘出したレンズは分析の結果、カルシウム沈着という状態に陥っていることが判明しました。
実は2000年頃にハイドロビューという親水性の眼内レンズに、カルシウム沈着が起こり、日本を含めて世界中でかなりの数のレンズが摘出さることとなった事件がありました。
それ以来、現在日本では疎水性に分類されるレンズしか認可されたものがありません。ただし、世界中では親水性レンズを発売している会社もあり、そのいくつかは、同様にカルシウム沈着の報告が散見されています。
ちょっとあげるだけでも、
・oculentis社のLentis:ドイツ製の乱視につよい多焦点、日本ではオーダーメイドのように広告されることが多い。
・Bausch & Lomb社のAkreos:近年、日本でも話題のEDOFに分類される多焦点レンズ
・Rayner社の570H:イギリス製のマルチフォーカル
などがありますが、特に Lentis(レンティス)は、複数のカルシウム沈着の報告から、昨年の9月に世界的に自主回収の通達がありました。
ここで驚くのは、レンティス・Lentisは日本では未認可のレンズであり、僕が調べた限り、日本語でのアナウンスは行われていないようです。
今回のFINE VISION ファインビジョンも日本では未認可のレンズですが、医師の責任のもとで個人輸入されていますので、販売者への分析依頼なども困難でした。
ちなみに僕はもう一例、別にFINE VISION ファインビジョンにカルシウム沈着を起こしている人を担当しています。
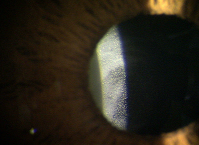
親水性レンズに対するカルシウム沈着は、全員が発症するわけではありませんが、糖尿病や腎機能障害、高脂血症、硝子体など他の内眼手術がリスクとなります。
今は糖尿病ではなくても、多くの方は一生を同じ眼内レンズで過ごします。みなさんは、一生涯、10年後、20年後も高脂血症や糖尿病にならないと自信がありますか?
眼内レンズの交換は、最悪、網膜剥離などを起こしうるリスクの高い手術です。親水性レンズはそういうリスクを負ってしまう可能性が否定できません。
未認可のレンズを最先端のように広告される医院が散見されますが、僕はやはり、日本国の高次機関で安全を検証された(認可された)レンズの方が安心だと考えます。(日本で認可されたレンズだから、確実に安全だとも言い切れませんが、個人的な意見としては比較すれば。)
高額な手術費を設定すれば、未認可のレンズはクリニックの経営には有利かもしれません。しかし、未認可の医療器具の使用は、個人輸入した医師の自己責任のもとで行うこととなっています。眼科医の先生方も万が一の場合は、全ての責任を負う覚悟が必要です。型番が違ってもレンティスや、ファインビジョンを入れた患者さんがいたら、一度は呼び出して確認したり、海外では自主回収があったので、今後も定期的な検診をうけるように。と伝えるべきなのではないでしょうか?
患者さんも患者さんで、安易な広告に飛びつかずに、どういうリスクがあるのか?不具合が起きた場合には誰が責任を持つのか?海外の会社との交渉を医院が手伝ってくれるのか?担当の先生によく説明を求めるべきです。僕は白内障などの簡単な手術では遠方の患者様は極力お断りする主義ですが、インターネット広告で遠方からも手術を勧誘している医院で手術をして、その後の管理に不安はありませんか?
明日は石岡市医師会の総会があって講演を依頼されていますが、なんとまだスライド(資料)の準備が全くできていません。60分の講演。今晩は絶対に徹夜ですね・・・。

